黃先生68歲,有慢性阻塞性肺病(chronic obstructive pulmonary disease, COPD)的病史。因為發燒三 天,合併呼吸急促與咳嗽有黃濃痰的狀況來到急診。黃先生自訴三個月前曾經因為慢性阻塞性肺病急性發 作(COPD exacerbation)住院一週,使用過類固醇與注射型抗生素。於急診時理學檢查發現呼吸急 促,意識清楚。體溫 38.6°C, 心跳110 /minute, 血壓 136/80 mm Hg, 呼吸速率 26 /minute, 不使用氧氣的 情況下SPO2: 91%,CXR如圖所示。WBC: 12,000 /mm³, platelet count: 159,000 per /mm³, BUN 26 mg /dl, creatinine 1.2 mg/dl。於急診的處置下列何者不適當?
詳細解析
本題觀念:
這是一位 COPD 合併社區型肺炎病人,需評估其急診時的檢驗項目及抗生素給藥策略,包括病毒檢測、微生物培養、合適的抗菌基底療法,以及是否需要額外針對 Pseudomonas 的覆蓋。重點在於基於病人風險因子(COPD、三個月內住院並用靜脈抗生素),判斷住院與否及抗生素覆蓋範圍。
影像分析:
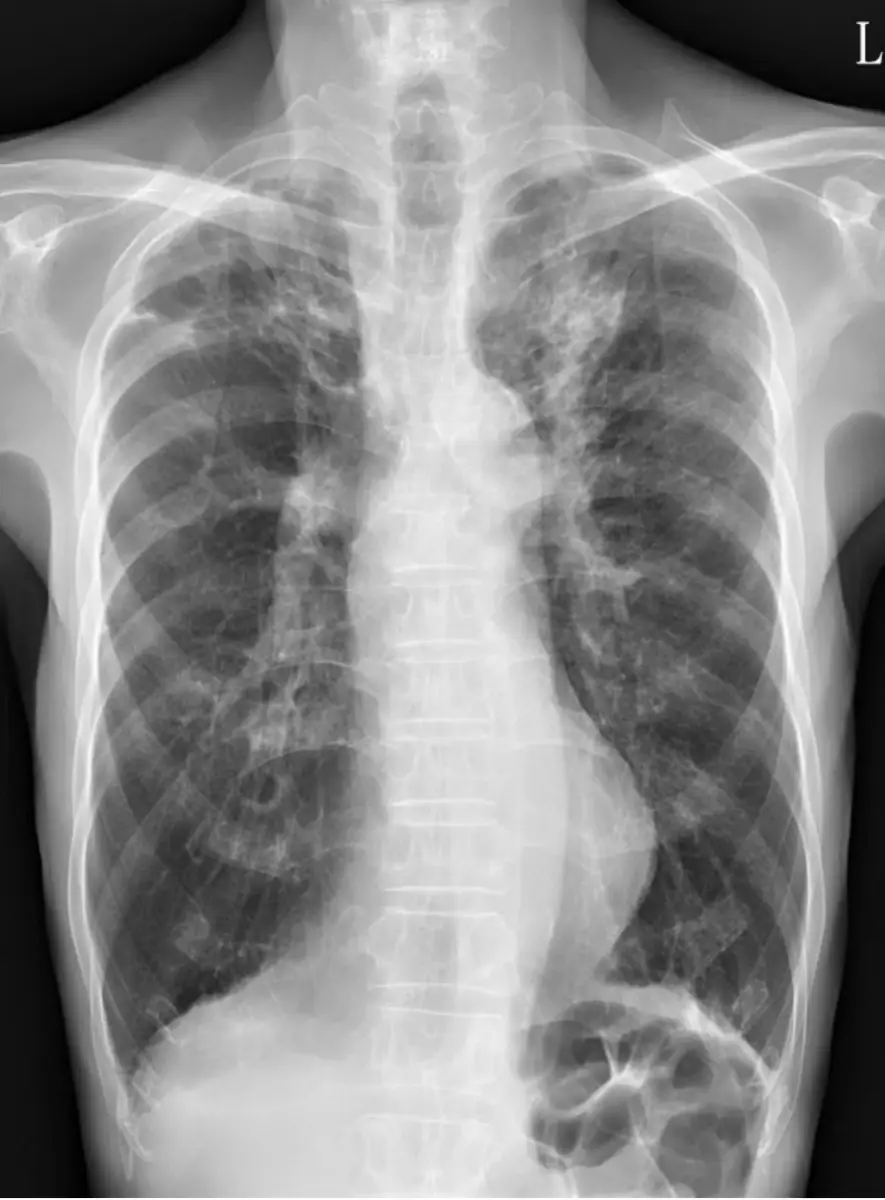
胸部 X 光可見
- 雙側肺野呈 COPD 典型的過度充氣表現:肋間隙增寬、隔肌平坦、氣管可能輕度擴張、胸廓呈桶狀。
- 右下肺野可見局灶性浸潤影(patchy consolidation),與臨床上三天黃濃痰、發燒相符,提示合併肺炎。無明顯胸腔積液或氣胸徵象。
這些影像顯示黃先生為 COPD 基底上再併發社區型肺炎(CAP),需要進一步微生物學檢測與適當經驗性抗生素治療。
選項分析
-
選項A 進行 SARS-CoV-2 及 influenza 檢測
根據流感臨床實務指南,住院急性呼吸病人、COPD 急性惡化或肺炎個案,於社區流行期間入院時都應做流感分子測試,同時考量 COVID-19 檢測以排除共感染或單獨感染,結果可影響隔離及抗病毒治療決策 (idsociety.org)。因此此步驟適當。 -
選項B 進行痰液與血液細菌培養
ATS/IDSA CAP 指南建議,對於住院且有 MRSA 或 P. aeruginosa 風險因子(如三個月內靜脈抗生素使用)之非輕症 CAP 病人,應於治療前採痰液及血液培養,以利後續調整抗生素 (aafp.org)。因此此步驟適當。 -
選項C 給予口服抗生素治療即可返家
僅限低風險、無合併症且肺炎嚴重度指數(PSI)或輕重度 CAP 標準(minor/major criteria)皆不符合住院指標者可考慮門診口服治療。本病人具 COPD 慢性心肺合併症、近期住院使用靜脈抗生素為 Pseudomonas 風險因子,且 SpO₂ 91%、發燒、呼吸急促,需住院及靜脈給藥,不宜僅給口服且返家 (atsjournals.org)。 -
選項D 給予 Beta-lactam + Macrolide 的抗生素治療
ATS/IDSA CAP 指南建議住院成人非重症 CAP(無 MRSA/Pseudomonas 風險)可用 β-lactam(例如 ceftriaxone)加 macrolide(azithromycin),對 atypical 與典型病源皆有覆蓋 (newswise.com)。本病人即使有 Pseudomonas 風險,也可先用 β-lactam + macrolide,再視檢驗結果考慮擴大覆蓋,屬於合理的經驗性組合。 -
選項E 可考慮給予針對 Pseudomonas aeruginosa 的抗生素治療
三個月內住院且使用靜脈抗生素是 CAP 指南認可的 Pseudomonas 風險因子,若當地流行菌株與個案評估認為有高風險,可加入 anti-pseudomonal β-lactam(如 cefepime、piperacillin-tazobactam 等) (newswise.com)。故此選項適當。
答案解析
唯一不適當的是選項 C。黃先生具備多項須住院及使用靜脈抗生素的指標:COPD 合併症、近期 IV 抗生素使用、臨床上呼吸急促、低氧血症、影像顯示肺炎、WBC 增高。門診口服治療僅適用於低風險、無合併症、臨床穩定的輕度 CAP 病人,黃先生不符合,需住院並接受 IV 經驗性抗生素治療,並考慮針對 Pseudomonas 的覆蓋。
臨床重要性
本案例強調對於 COPD 慢性病人若發燒咳痰惡化,必須同時評估是否合併肺炎。三個月內住院使用靜脈抗生素是 Pseudomonas 風險因子,應併入抗生素選擇考量。及早適當微生物檢測與根據風險因子選用經驗性抗生素,能減少治療失敗與抗藥性發展。